En 1978, representantes de 167 países y 67 organizaciones, se reunieron en una conferencia organizada por la Organización Mundial de la Salud (OMS), para tratar un tema apremiante: las diferencias en el acceso e inequidades de los Sistemas de Salud. De esa reunión surge la Declaración de Alma Ata en donde se define “La atención primaria de salud es atención sanitaria esencial, basada en la práctica, en la evidencia científica y en la metodología y la tecnología socialmente aceptables, accesible universalmente a los individuos y las familias en la comunidad a través de su completa participación, y a un coste que la comunidad y el país lo pueden soportar, a fin de mantener cada nivel de su desarrollo, un espíritu de autodependencia y autodeterminación”
Años después, en 1993, la OMS y la Federación Internacional de Farmacia (FIP) establecieron en la Declaración de Tokio la definición de Atención Farmacéutica como: “el compendio de las actitudes, comportamientos (…) y las destrezas del farmacéutico en la prestación de la farmacoterapia, con objeto de lograr resultados terapéuticos definidos en la salud y la calidad de vida del paciente…Asimismo reconocer al farmacéutico como dispensador de atención sanitaria que puede participar activamente en la prevención de la enfermedad y la promoción de la salud, junto con otros miembros del equipo de atención de la salud. Se consideró que la Atención Farmacéutica es una actitud profesional primordial a la que todo farmacéutico debe tender.”
A su vez este documento insta a los gobiernos, las autoridades y los organismos nacionales e internacionales, en particular la OMS, a que apoyen la Atención Farmacéutica y adopten políticas para promoverla, tales como:
a) La contratación de farmacéuticos para ocupar cargos de responsabilidad relacionados con la formulación de políticas sanitarias, la reglamentación en materia de medicamentos y de productos sanitarios, la prestación de servicios, y su motivación y competencia profesional.
b) La disponibilidad de un servicio farmacéutico satisfactorio, prestado o supervisado por farmacéuticos, en la comunidad y en los hospitales.
Todos estos documentos establecen un marco de referencia para que los conocimientos del farmacéutico integrado en el equipo de salud puedan redundar en un uso racional del medicamento y tecnologías médicas y en consecuencia mejorar la salud de la comunidad.
En el ámbito de la Ciudad Autónoma de Buenos Aires, en 1988, con la creación de las Áreas Programáticas, surgen los Centros de Salud y Acción Comunitaria, para aplicar estrategias sanitarias basadas en la Atención Primaria de la población con necesidades básicas insatisfechas.
La atención primaria de salud es atención sanitaria esencial, basada en la práctica, en la evidencia científica y en la metodología y la tecnología socialmente aceptables, accesible universalmente a los individuos y las familias en la comunidad a través de su completa participación, y a un coste que la comunidad y el país lo pueden soportar, a fin de mantener cada nivel de su desarrollo, un espíritu de autodependencia y autodeterminación.
La dispensa, no es meramente el acto de suministrar fármacos, sino que tal como lo define la ANMAT es el “acto profesional realizado por un farmacéutico (…) consistente en la interpretación de una receta, información sobre el buen uso del medicamento, asesoramiento para prevenir incompatibilidades frente a otros medicamentos y/o alimentos, el cumplimiento de los objetivos terapéuticos buscados y la entrega del medicamento al paciente o al tercero que corresponda.”
Desde el año 2002, y a través de un convenio de asistencia técnico-profesional con la Facultad de Farmacia y Bioquímica de la UBA, los Centros de Atención Primaria (CAP) se proveyeron de profesionales farmacéuticas/os, habiendo que aguardar la generación de cargos formales y en cantidades suficientes (dado que llevaría un tiempo considerablemente mayor a las necesidades requeridas). Ya para los años 2007-2008 la mayoría de los CAPs estaban cubiertos con profesionales, aunque no se contemplaban las licencias o la creciente demanda y no había más que un titular por farmacia asistido por personal administrativo de capacitación no específica.
En los últimos años, el Gobierno de la Ciudad de Buenos Aires con el objetivo de impulsar el primer nivel de atención, ha ampliado la cantidad de Centros de Atención Primaria, incorporando más y nuevos letrados de diversas disciplinas. También se sumaron varios programas y redes como Tuberculosis, Salud Sexual y Reproductiva y Plan de Epilepsia, entre otros, lo cual amplió la complejidad y el volumen de pacientes atendidos en las farmacias del Sistema.
A partir del 2016 este sistema recibe un mayor volumen de pacientes que accedían a los tratamientos por medio de otros efectores (privados o públicos) como Cobertura Porteña de Salud e INCLUIR Salud. Gran parte de esos pacientes padecen patologías complejas, lo que condujo a un crecimiento tanto en cantidad como en la diversidad del Vademécum de medicamentos de APS. Este fuerte impacto de la demanda resultó un desafío diario donde fue necesario generar y proponer indicadores de referencia para poder determinar dónde estaban las prioridades que requerían acciones concretas en favor de la Salud de la población.
Entre los principales inconvenientes para obtener recurso profesional suficiente tenemos: un amplio espectro de incumbencia profesional, sumado a que la Facultad de Farmacia no es de las carreras con grandes cantidades de inscriptos. Ello conduce a que seamos o tengamos a una profesión con pleno empleo. Es cierto además que la oferta en Salud Pública puede no satisfacer las expectativas individuales.
Siendo compleja la situación que están atravesando muchas/os farmacéuticas/os que se desempeñan en los CAPs de Ciudad Autónoma de Buenos Aires y para establecer los requerimientos para un desarrollo óptimo profesional en el equipo de salud, que permitan brindar sus conocimientos a la comunidad tal como lo plantean los documentos de la OMS, hemos efectuado un análisis de situación. Participaron del estudio 25 de 44 CAPs de la ciudad, enviando los datos requeridos.
Fueron requeridos:
A) Con respecto a los medicamentos dispensados:
– Cantidad de recetas dispensadas durante los meses de mayo de 2017 y mayo de 2018.
– Cantidad de medicamentos dispensados en los meses de mayo 2017 y mayo de 2018.
– Se solicitó que se enumeren los «programas» que son dispensados por cada farmacia.
B) Con respecto al equipo de trabajo en las farmacias:
– Cuántas personas trabajan en la farmacia del CAP.
– Qué formación tienen (farmacéuticas/os, técnicos/as, administrativas/os)
C) Con respecto al espacio físico de la farmacia:
– Se solicitó información acerca de la superficie aproximada (m2) del local de farmacia
D) Con respecto al horario de atención de la farmacia:
– Se solicitaron las horas de atención a pacientes durante la semana de la farmacia
Dispensa de Medicamentos
Existen en el ámbito de APS de CABA, diferentes modalidades de dispensa. Es por eso por lo que se decidió evaluar la cantidad de medicamentos como un indicador del crecimiento de dispensas.
Como muestra el Gráfico 1, la cantidad total de fármacos dispensados en los Centro de Salud y Atención Comunitaria (CeSAC) que enviaron información (19 de los 25 centros de salud) comparando mayo 2018 respecto de mayo 2017, aumentó en un 89%.
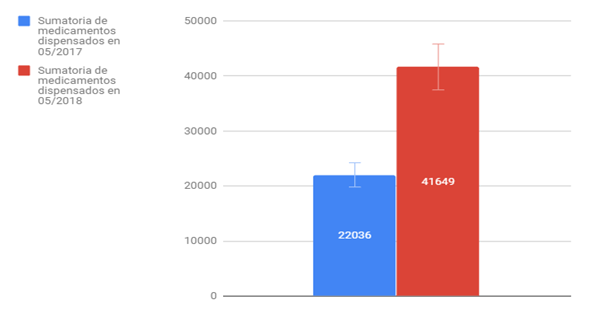
La cantidad de medicamentos dispensados en un año aumentó un 89 %
A partir de los datos recabados de mayo de 2018, se obtuvo que el promedio de farmacéuticas/os por farmacia es de 1.6, quienes dispensan un promedio 2092 medicamentos mensuales.
Mediante
un cálculo tomando en cuenta la cantidad de tratamientos dispensados por hora y
por cada profesional, arroja que en promedio es dispensado un fármaco cada cinco minutos.
Por otro lado, evaluamos qué promedio de tiempo implica realizar una simple dación de medicamentos con sus operaciones más básicas: tomar la receta, leerla, ir a buscar la medicación, cargarla al sistema informático, pedirle al paciente que la firme y entregar el fármaco sin realizar ninguna recomendación ni dar información. Esto lleva en promedio 2.30 minutos para las recetas de CABA y 4 minutos para las recetas de CUS medicamentos.
Esto muestra que el tiempo promedio real restante para poder realizar una intervención que puede mejorar el uso del medicamento, afectando de forma positiva la morbimortalidad de los pacientes es de apenas 1 minuto a 2.30 minutos en las recetas de CUS y CABA respectivamente (de los 5 minutos que insumía una receta).
Pero sabemos, que gestionar la farmacia también implica otros procesos como realizar los pedidos, control de stock, reclamos de faltas, provisión de productos médicos, entre otras tareas, (sin contar el tiempo requerido para acciones de atención primaria o Servicios Farmacéuticos), por lo cual el escaso tiempo para intervenciones representa un impacto negativo importante en la atención al paciente como a la comunidad en general.
Se dispensa en promedio 1 fármaco cada cinco minutos. Descontado el tiempo requerido para tareas administrativas (que fue medido) solo quedan de uno a dos minutos por paciente para realizar alguna intervención.
Espacio físico de la farmacia
Estudiando el tamaño de 24 farmacias del sistema, observamos que en promedio resultó ser de 11.2 metros cuadrados. Luego, pretendimos establecer una relación entre la superficie de las farmacias relevadas y el volumen de medicación rotante (sin contemplar el acopio o reserva de medicación), con el único propósito de identificar aquellos lugares donde el almacenamiento pudiera ser más crítico por falta de espacio.
Para esto obtuvimos un factor de estimación dividiendo el promedio de metros cuadrados de las farmacias sobre el promedio de medicamentos dispensados en mayo de 2018 (11,2 m2 / 2092 fármacos). Dicho factor multiplicado por la cantidad de medicamentos dispensados en mayo de 2018 por una de las farmacias nos da la superficie mínima de depósito (en m2) que requeriría esa farmacia. Aquellas farmacias que están por debajo de este valor están dispensando una mayor cantidad de medicamentos en un espacio menor a la media, lo que genera un mayor riesgo de errores de dispensa, provoca deficiencia en los controles (vencimientos, rotación FIFO) que redunda en una baja calidad de preservación.
Nueve de los 25 Centros, se encuentran en una situación más crítica dado que están trabajando en condiciones inferiores al promedio acorde al volumen requerido a la fecha de análisis. Esto de ninguna manera implica que el resto de las farmacias estén trabajando en óptimas condiciones.
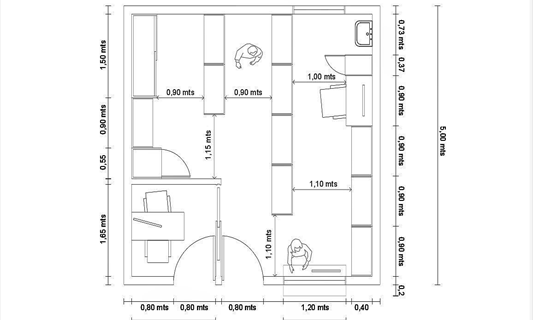
El trabajo no fue solo expositivo de una realidad, sino que también, dentro de las conclusiones, se propone un modelo de farmacia con un espacio físico mínimo requerido para un correcto desempeño profesional en las farmacias de APS.
Hemos decidido adoptar una actitud proactiva para lo cual solicitamos la colaboración de una persona capacitada en arquitectura para entonces proponer un modelo de farmacia que contemple las necesidades de espacio mínimas donde podamos desplegar todo nuestro potencial.
El plano del modelo de farmacia diseñado (ver abajo), tiene una medida de 25m² y contiene:
- Estanterías necesarias para el correcto almacenamiento.
- Un pequeño consultorio para realizar de modo confidencial las consultas de atención farmacéutica.
- Heladera para conservar los medicamentos que requieren cadena de frío.
- Mueble bajo llave para la conservación de psicotrópicos de manera segura.
- Un lavatorio.
- Escritorios con computadoras en base a la cantidad de personal para realizar las tareas administrativas.
Plano de Modelo de farmacia para el Sistema Público en el Primer Nivel de Atención.
La sobrecarga laboral que se presenta en el sistema de APS, puede ocasionar inconvenientes sobre el propio personal de salud que debe atender muchas veces a pacientes que llegan a los CAPs a buscar medicación luego de haber recibido negativas de varios lugares. Esto genera enojos y frustraciones en los pacientes exponiendo al/a la farmacéutico/a a situaciones de violencia verbal y en casos graves violencia física. Dichas situaciones a largo plazo generan factores de riesgo asociados con el “síndrome de burnout”.
Sumado a todo esto, la incorporación de diferentes planes, algunos provenientes de segundo nivel de atención que requieren tratamientos ambulatorios, provocan no solo una sobre exigencia de los recursos existentes, sino que además termina restando calidad al servicio profesional.
Resumen
El análisis Situacional del relevamiento arrojó los resultados de una fotografía a mayo de 2018:
1,6 farmacéuticas/os dispensan 2093 recetas en farmacias de 11,2 m2,
condiciones poco óptimas para desempeñarse en Atención Primaria de la Salud, sin mencionar que va agravándose conforme transcurre el tiempo, con muy pocas acciones, y algunas de ellas erradas, desde entonces a la fecha.
Entre las necesidades a resolver, están:
Completar los Planteles
Implementar farmacias con superficie suficiente teniendo en cuenta las diferentes capacidades de almacenamiento como también el confort mínimo, que permitan el desempeño profesional de las/os involucradas/os.
Elaborar de Procedimientos locales (para cada ámbito laboral) claros y aplicables sustentados en normativas centralizadas
Por ello, sustentándonos en el estudio situacional, propusimos un modelo de farmacia teórico con un plantel mínimo con que cada centro debe contar de:
– al menos dos farmacéuticas/os por turno, que permitan abarcar las diversas funciones profesionales, como también permitir cubrir reemplazos durante las licencias
– un/a técnica/o que asista los requerimientos de logística: controles de recepción de materiales, insumos y especialidades, ordenamiento y control de especialidades, colaboración con el registro y archivo de documentación
– y un/a administrativa/o,
– además que se le debe incorporar un/a farmacéutica/o extra cada 1300 especialidades dispensadas.
Los ejes principales de las intervenciones en
la atención primaria son: ofrecer modificaciones de hábitos más saludables,
promover el uso racional de medicamentos, concientizar a la población a favor
del cuidado de la salud y estimular la adherencia a tratamientos mediante la
generación y el fortalecimiento de los vínculos personales, como también la
promoción y prevención de la salud integral contemplando el trabajo
interdisciplinario en el centro de salud y en el territorio con la comunidad.
Las autoridades cuentan con datos importantes (población a cargo, presupuesto, cantidad de efectores) que pueden utilizarse para satisfacer en tiempo suficiente una demanda de crecimiento constante. Al momento, dicha demanda no ha encontrado techo en un contexto donde es cada vez mayor la población que queda sin cobertura sanitaria asistencial, debiendo acudir al Sistema Público. Luego, la demora de las autoridades en responder a las necesidades presentadas atenta con poder desarrollar los conocimientos de nuestra formación para poder aplicar los Servicios Farmacéuticos y/o Atención Farmacéutica, prácticas de demostrado ser de beneficio para las personas, su círculo íntimo y la comunidad en general.
para Ceprofar
Bibliografía
1. Organización Mundial de la Salud. (1978). Declaración de Alma Ata. Pág. 2.
2. Organización Mundial de la Salud, Federación Internacional de Farmacia. (1993). Declaración de Tokio. Págs. 7, 15.
3. Organización Mundial de la Salud, Organización Panamericana de la Salud. (2013). Servicios farmacéuticos basados en la atención primaria de la salud. Pág. 29
4. Isabel Duré,“Revista APORTES para el Estado y la Administración Gubernamental” www.asociacionag.org.ar/pdfaportes/17/a17_11.pdf
5. Isabel Duré,“Revista APORTES para el Estado y la Administración Gubernamental” www.asociacionag.org.ar/pdfaportes/17/a17_11.pdf
6. Administración Nacional de Medicamentos, Alimentos y Tecnología médica. Buenas prácticas farmacéuticas en la farmacia oficinal (hospitalaria y comunitaria). Pág. 3.
Artículo basado en un trabajo presentado en las jornadas de APS de la Ciudad de Buenos Aires en noviembre de 2018 por la/os Farm. Kohn, Walter; Farm. Medrano, Carolina; Farm. Romero, Emanuel; Farm. Zelaya, Matías, con la colaboración de la/os siguientes colegas: Farm. Stella Rago, Farm. Patricia Iglesias, Farm. Valeria Tucci, Farm. Vanina Witkowski, Farm. Ma. Cecilia Otero, Farm. Florencia Blanco, Farm. Paola Maggiolo, Farm. Marcela Loresi, Farm. Andrea Medrano, Farm. Leila Kahansky, Farm. Carolina Kochi, Farm. Gabriela Pieroni Farm. Alicia Mendelson, Farm. Ma. Florencia Mezza, Farm. Marcela Martinez, Farm. Bernarda Suarez Anzorena, Farm. Cinthia Gonzalez, Farm. Axel Alvarez, Farm. Mayra Gallardo, Farm. Carina Liberatti, Farm. Rosana Iaquinta, Farm. Laura Alonso, Farm. Manuel Donato, Farm. Analia Greco, Farm. Lisa Szaingurten, Farm. Mariela Barroso, Farm. Matias Pelella, Farm. Jorge Hermida, Farm. Gabriela Vesi, Farm. Gisela Silberszac, Farm. Alicia Prodan, Farm. Fernando Sassone, Farm. Victoria Cura, Farm. Julieta Escobar, y la Estudiante de arquitectura (UBA-FADU) Evelyn Eliana Iñiguez a quien agradecemos la colaboración con el plano
